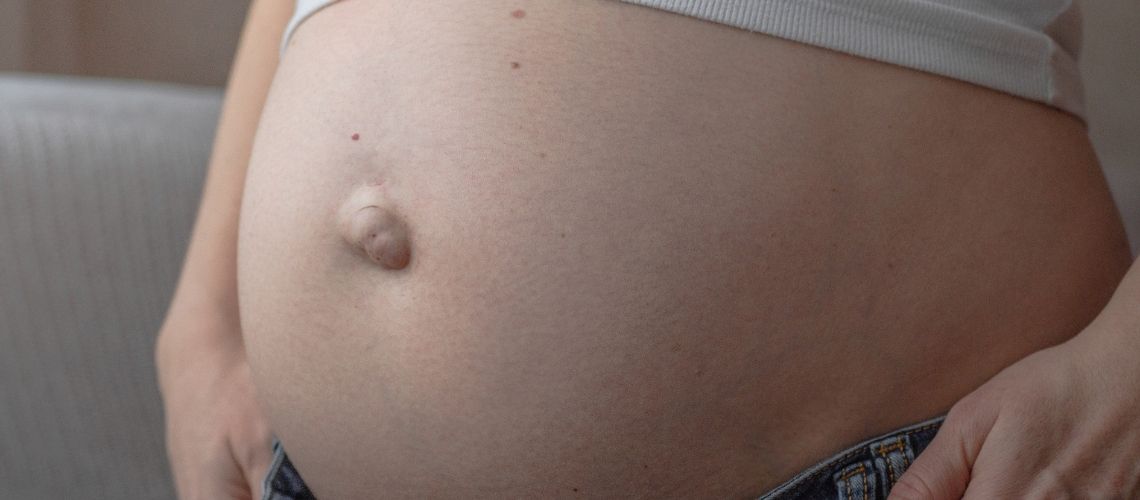
Ein Nabelbruch kann in seltenen Fällen reißen oder platzen, wenn hoher Druck im Bauchraum entsteht. Ursachen sind meist schweres Heben, starkes Pressen oder chronischer Husten. Dabei besteht die Gefahr, dass Darmschlingen durch die Bruchpforte austreten und sich einklemmen.
Das Risiko für Komplikationen steigt, wenn ein Nabelbruch unbehandelt bleibt. Bei einer plötzlichen Größenzunahme, Schmerzen oder Hautrötung im Bereich des Nabels sollte sofort ärztliche Hilfe aufgesucht werden. Dies deutet auf eine gefährliche Einklemmung oder einen drohenden Riss hin.
Ein geplatzter Nabelbruch kann lebensbedrohlich sein, da die Durchblutung betroffener Organe eingeschränkt wird. In diesen Fällen ist eine Notoperation erforderlich. Ziel ist es, den Bruch zu verschließen und eingeklemmte Darmanteile zu retten, bevor bleibende Schäden entstehen.
Vorbeugung ist durch frühzeitige Behandlung möglich. Eine geplante Operation stabilisiert die Bauchdecke und verhindert ein unkontrolliertes Platzen. Patienten sollten Risikofaktoren wie Übergewicht reduzieren und Belastungen vermeiden, um das Fortschreiten eines bestehenden Nabelbruchs zu verhindern.
İçerik
Kann ein Nabelbruch platzen? Was bedeutet das wirklich?
Auch wenn ein Nabelbruch nicht wie ein Ballon „platzt“, können durchaus ernsthafte Komplikationen auftreten, die umgangssprachlich als „Platzen“ bezeichnet werden. Zu den wichtigsten dieser Komplikationen zählen das Reißen des Bruchsacks oder – viel häufiger und potenziell lebensbedrohlich – die Strangulation des Bruchinhalts.
Das spontane Reißen des Bruchsacks ist selten, aber sehr ernst. In der Medizin wird dies als „Flood-Syndrom“ bezeichnet, das besonders bei Patienten mit fortgeschrittener Lebererkrankung und massiver Flüssigkeitsansammlung (Aszites) im Bauchraum vorkommt. Wenn der Druck durch Aszites steigt und die Bauchwand im Nabelbereich schwach ist, entwickeln etwa 20 % dieser Patienten einen Nabelbruch. Der Bruch kann dann unter hohem Druck spontan reißen und führt zum Austritt von Aszitesflüssigkeit. Das Flood-Syndrom ist eine schwerwiegende und schwierig zu behandelnde Komplikation mit hoher Sterblichkeit. Außerhalb dieser besonderen Situationen ist ein spontanes Reißen jedoch äußerst selten. Die Ursache ist das Zusammenspiel von erhöhtem Innendruck und schwacher Bauchwand.
Viel häufiger und ebenfalls sehr bedenklich ist die Strangulation, die umgangssprachlich ebenfalls als „Platzen“ verstanden werden kann. Dabei bleibt Darm- oder Fettgewebe im Bruchsack stecken und die umgebenden Muskeln unterbrechen die Durchblutung. Dies ist kritisch, denn ohne Blutversorgung beginnen die Gewebe abzusterben (Nekrose/Gangrän). Eine Strangulation erfordert eine sofortige medizinische Behandlung, um irreversible Schäden zu verhindern.
Die Strangulation entwickelt sich meist aus einer Inkarzeration, d. h. der Bruchinhalt ist im Bruchsack gefangen und kann nicht zurückgedrückt werden. Auch wenn die Inkarzeration allein noch nicht so bedrohlich wie eine Strangulation ist, kann sie rasch zu dieser übergehen. Das frühzeitige Erkennen der Symptome ermöglicht eine schnelle Intervention und kann eine Strangulation verhindern. Die Antwort auf die Frage „Kann ein Nabelbruch platzen?“ ist also: Ja, in seltenen Fällen als Riss, viel häufiger aber in Form einer Strangulation – beides sind medizinische Notfälle.
Welche Symptome treten bei einem „platzenden“ Nabelbruch auf?
Die Symptome eines „platzenden“ Nabelbruchs – insbesondere bei Strangulation – sind meist plötzlich und sehr heftig. Sie deuten auf ein ernstes medizinisches Problem hin und erfordern sofortige Behandlung. Alarmierende Symptome sind unter anderem:
- Plötzlicher und starker Schmerz: Eine plötzlich einsetzende, schnell zunehmende und sehr starke Schmerzempfindung im Bereich des Bruchs. Das ist ein Zeichen für eingeklemmtes Gewebe und gestörte Durchblutung. Ein zuvor schmerzloser Bruch wird plötzlich sehr schmerzhaft – ein ernstes Warnsignal.
- Empfindlichkeit: Die Bruchschwellung wird extrem druckempfindlich. Schon leichter Druck kann kaum auszuhalten sein.
- Schwellungsänderung und Verhärtung: Die Schwellung wird größer, gespannt und hart. Sie lässt sich nicht mehr zurückdrücken.
- Farbveränderung: Die Haut über der Schwellung kann sich röten, verfärben oder dunkel (bis schwarz) werden. Dies weist auf eine schwerwiegende Durchblutungsstörung und beginnenden Gewebeschaden hin.
- Übelkeit und Erbrechen: Besonders wenn Darm eingeklemmt ist, sind Übelkeit und Erbrechen häufig – Zeichen eines möglichen Darmverschlusses.
- Fieber: Kann als Reaktion auf Infektion oder schweren Gewebeschaden auftreten.
- Nicht reponibler Bruch: Ein Bruch, der sich zuvor zurückdrücken ließ, kann nun nicht mehr zurückgeschoben werden. Das ist ein wichtiges Zeichen für Inkarzeration oder Strangulation.
- Verstopfung und fehlende Gasabgabe: Ist der Darm blockiert, können Stuhlgang und Gasabgabe unmöglich werden.
- Blut im Stuhl: In seltenen Fällen kann bei Darmwandschädigung Blut im Stuhl auftreten.
- Allgemeine Schwäche und beschleunigter Herzschlag: Allgemeines Unwohlsein, Müdigkeit und Herzrasen können als Reaktion auf Stress oder Infektion auftreten.
Beim seltenen Flood-Syndrom ist das auffälligste Symptom das ständige Austreten von gelblich gefärbter Aszitesflüssigkeit aus dem Nabel. Häufig kommen Bauchschmerzen und Druckempfindlichkeit hinzu. Ulzerationen (Wunden) der Haut um den Nabel sind ebenfalls möglich.
Wann steigt das Risiko für einen „platzenden“ Nabelbruch?
Das Risiko für einen Riss oder – häufiger – eine Strangulation beim Nabelbruch wird durch verschiedene Faktoren erhöht, die mit der Beschaffenheit des Bruchs, erhöhtem intraabdominalem Druck und dem allgemeinen Gesundheitszustand der Person zusammenhängen.
- Größe und Beschaffenheit des Bruchs: Große Brüche sind anfälliger für Komplikationen. Ist die Bruchpforte (die Öffnung) im Verhältnis zum Bruchsack eng, steigt das Risiko, dass der Inhalt eingeklemmt (inkarzeriert) und stranguliert wird. Eine enge Öffnung erleichtert die Unterbrechung der Durchblutung.
- Zustände, die den Bauchinnendruck erhöhen: Jeder Zustand, der den Druck im Bauch chronisch oder plötzlich erhöht, fördert das Wachstum des Bruchs und steigert das Komplikationsrisiko:
Adipositas: Übergewicht übt einen dauerhaften Druck auf die Bauchwand aus.
Schwangerschaft: Besonders Mehrlingsschwangerschaften erhöhen den Bauchinnendruck und können die Bauchmuskeln schwächen.
Chronischer, starker Husten: Zum Beispiel durch Asthma, COPD oder Rauchen, belastet die Bauchmuskeln immer wieder.
Aszites (Flüssigkeitsansammlung im Bauch): Erkrankungen wie Leberzirrhose mit Aszites steigern das Risiko für Bruchbildung und Flood-Syndrom.
Schweres Heben und starkes Pressen: Regelmäßiges Heben schwerer Lasten oder extremes Pressen beim Sport erhöht den Bauchinnendruck schlagartig.
Chronische Verstopfung: Wiederholtes Pressen beim Stuhlgang steigert ebenfalls den Druck und das Risiko eines Nabelbruchs.
- Verzögerte Behandlung: Besonders bei Erwachsenen führt das Ausbleiben einer rechtzeitigen Behandlung dazu, dass der Bruch wächst und das Risiko für Komplikationen wie Einklemmung und Strangulation steigt.
- Bestehende Gesundheitsprobleme: Verschiedene Erkrankungen können das Gewebe schwächen oder den Bauchinnendruck erhöhen:
Bindegewebserkrankungen: Sie machen die Gewebe generell schwächer.
Lebererkrankungen: Besonders wenn sie mit Aszites einhergehen, erhöhen sie das Risiko sowohl für die Entstehung als auch für das Reißen eines Nabelbruchs.
Weitere Faktoren: Auch Stoffwechselerkrankungen wie das metabolische Syndrom oder Diabetes können das Risiko erhöhen.
- Alter: Während angeborene Nabelbrüche bei Säuglingen meist harmlos sind und spontan verschwinden, sind erworbene Brüche bei Erwachsenen häufiger und bergen – ohne Behandlung – ein höheres Komplikationsrisiko.
Welche Folgen kann ein „platzender“ Nabelbruch haben?
Das Platzen (Reißen oder Strangulation) eines Nabelbruchs kann zu äußerst schweren, potenziell lebensbedrohlichen Komplikationen führen, die eine sofortige medizinische Behandlung erfordern. Verzögerungen können zu bleibenden Schäden oder zum Tod führen. Die wichtigsten möglichen Folgen sind:
- Infektion: Wird die Durchblutung im Bruchsack unterbrochen, ist das Gewebe extrem anfällig für Infektionen. Bakterien können sich schnell ausbreiten und zu lokalen Infektionen führen. Bei einem Riss (wie im Flood-Syndrom) können Bakterien durch die Bruchöffnung in die Bauchhöhle eindringen und eine Peritonitis, eine schwere Bauchfellentzündung, verursachen.
- Gewebetod (Nekrose/Gangrän): Das direkte Ergebnis einer Strangulation ist das Absterben des eingeklemmten Gewebes durch unterbrochene Durchblutung (Nekrose). Bei Infektion kann sich eine Gangrän entwickeln. Die abgestorbenen Gewebe können giftige Stoffe produzieren, die zu systemischer Erkrankung führen.
- Darmverschluss (Ileus): Wird ein Darmabschnitt im Bruchsack eingeklemmt (inkarzeriert/stranguliert), ist die Passage von Nahrungsbrei und Stuhl blockiert. Symptome sind starke Bauchschmerzen, Blähungen, Übelkeit, Erbrechen, fehlender Stuhlgang und Windabgang. Unbehandelt kann die Darmwand durchbrechen (Perforation).
- Sepsis: Entwickelt sich eine schwere Infektion (Peritonitis oder Gangrän), kann das Immunsystem mit einer unkontrollierten Reaktion (Sepsis) antworten. Sepsis ist ein lebensbedrohlicher Zustand, der Organversagen und Schock verursachen kann.
- Hohe Sterblichkeit (besonders beim Flood-Syndrom): Spontane Rupturen des Bruchs (Flood-Syndrom) gehen oft mit schwerer Lebererkrankung und Aszites einher; die Sterblichkeitsrate ist sehr hoch – bedingt durch die Ruptur selbst und den schlechten Allgemeinzustand des Patienten.
- Notoperation und mögliche Darmresektion: Ein strangulierter Nabelbruch erfordert immer eine Notoperation. Muss abgestorbenes Darmgewebe entfernt werden, ist eine Darmresektion und anschließende Naht (Anastomose) nötig, was den Eingriff vergrößert und die Genesung verlängert.
Wie werden Diagnose und Therapie beim „Platzen“ eines Nabelbruchs gestellt und durchgeführt?
Die Diagnose und Behandlung eines Nabelbruchs mit Ruptur- oder Strangulationsgefahr ist immer ein Notfall. Der Ablauf ist im Wesentlichen wie folgt:
Diagnose:
- Die Diagnose beginnt mit einer gründlichen klinischen Untersuchung durch einen erfahrenen Arzt. Dabei werden Schwellung, Größe, Härte, Empfindlichkeit und Farbveränderungen beurteilt. Besonders wichtig ist es, ob sich der Bruch zurückdrücken lässt (Reponibilität). Ein nicht reponibler, empfindlicher oder verfärbter Bruch spricht für Inkarzeration oder Strangulation.
- Der Arzt fragt nach Symptomen (Schmerzbeginn, Intensität, Übelkeit, Erbrechen, Fieber usw.) und der Krankengeschichte (z.B. Lebererkrankung, frühere Operationen).
- Um die Befunde abzusichern und das Ausmaß der Komplikationen (z.B. Darmverschluss, Durchblutungsstörung) zu beurteilen, können bildgebende Verfahren eingesetzt werden:
- Sonographie (US): Häufig die erste Wahl. Zeigt den Bruchsackinhalt, Inkarzeration und ggf. mit Doppler den Blutfluss im eingeklemmten Gewebe. Schnell, einfach, ohne Strahlenbelastung.
- Computertomographie (CT): Besonders bei Verdacht auf Darmverschluss oder andere Komplikationen liefert die CT detailreiche Bilder zu Größe, Inhalt und Zustand des Bruchs.
- Bluttests werden durchgeführt, um Infektionszeichen, Flüssigkeitsverlust oder Organschäden zu erkennen.
Therapie:
Bei Verdacht auf Strangulation oder Ruptur ist immer eine sofortige medizinische und meist chirurgische Behandlung notwendig. Jede Person mit diesen Symptomen muss sofort in die Notaufnahme.
Notfallbewertung: Im Krankenhaus wird der Zustand rasch beurteilt, venöse Zugänge gelegt, Flüssigkeit verabreicht und die Schmerzen behandelt.
Manueller Repositionsversuch (selten): Ist der Bruch nur eingeklemmt, aber noch nicht stranguliert (keine starken Schmerzen, Farbveränderungen, Allgemeinsymptome) und ist die Situation sehr frisch, kann der Arzt einen vorsichtigen manuellen Repositionsversuch unternehmen. Gelingt dies und ist der Patient stabil, kann ein geplanter, späterer (elektiver) Eingriff erwogen werden. Dies ist jedoch nur in ausgewählten Fällen möglich.
Notfalloperation: Bei stranguliertem oder rupturiertem Bruch ist eine Notoperation unumgänglich. Die Ziele der Operation sind:
- Einen Schnitt in der Nähe des Nabels zu machen, um den Bruchsack zu erreichen.
- Den Bruchinhalt (Darm, Fettgewebe) sorgfältig zu inspizieren.
- Vitales Gewebe zurückzuführen, abgestorbenes Gewebe zu entfernen (Darmresektion und Naht/Anastomose bei Bedarf).
- Die Schwachstelle in der Bauchwand zu verschließen. Bei kleinen Brüchen genügt oft eine Naht (primäre Reparatur). Bei größeren oder wiederholten Brüchen, besonders bei Erwachsenen, wird meist ein Kunststoffnetz (Mesh) zur Verstärkung eingesetzt.
Flood-Syndrom-Management: Beim Flood-Syndrom ist die Behandlung komplexer. Zunächst wird der Aszites drainiert, um den Druck zu verringern, und der Allgemeinzustand stabilisiert. Die Wunde kann zunächst konservativ behandelt werden, eine Operation wird bei stabiler Lage nachgeholt. Infektionskontrolle ist hierbei entscheidend.

Op. Dr. Ahmet Bekin was born in Istanbul in 1983. He graduated from the Faculty of Medicine at Kocaeli University in 2006 and completed his specialty training in the Department of General Surgery at Istanbul University Çapa Faculty of Medicine in 2011. After his specialization, he worked in the fields of hernia surgery, reflux surgery, obesity surgery, advanced laparoscopic surgery, and robotic surgery. In addition, he received training in endocrine surgery, oncological surgery, and minimally invasive surgery. He is currently accepting patients from Turkey as well as from countries such as Germany and France at his private clinic located in Istanbul.